- Trang chủ
- Giới thiệu
- Giới thiệu chung
- Tổ chức bệnh viện
- Ban giám đốc
- Khối phòng ban
- Các khoa hệ nội
- Khoa Cấp cứu chống độc
- Khoa Truyền nhiễm
- Khoa Nội A - Lão học
- Khoa Nội tiết
- Khoa Tim mạch
- Khoa Y học cổ truyền
- Khoa Khám bệnh theo yêu cầu
- Khoa Điều trị theo yêu cầu
- Khoa Vật lý trị liệu - Phục hồi chức năng
- Khoa Nội tổng hợp
- Khoa Nhi
- Khoa Hồi sức tích cực
- Khoa Nội Thận - Tiết niệu - Cơ - Xương - Khớp
- Khoa Da liễu
- Khoa Khám bệnh
- Khoa Ung bướu - Y học hạt nhân
- Các khoa hệ ngoại
- Các khoa cận lâm sàng
- Các thành tích đạt được
- Danh bạ điện thoại
- Tin tức và sự kiện
- Đào tạo chỉ đạo tuyến
- Dịch vụ khám và điều trị
- Thông tin y dược
- Tư vấn giáo dục sức khỏe
- KQ Khảo Sát



CÂN NHẮC DÙNG THUỐC GIẢM ĐAU Ở BỆNH NHÂN UNG THƯ NỘI TRÚ
Ngày đăng: 29/05/2025 - Lượt xem: 548
Ngày đăng: 29/05/2025 - Lượt xem: 548
Tổng quan: Đau là một vấn đề phổ biến ở bệnh nhân ung thư, ảnh hưởng đến khoảng 50% bệnh nhân đang điều trị, trong đó khoảng 1/3 bị đau từ trung bình đến nặng. Nguyên nhân có thể do ung thư hoặc tác dụng phụ của phương pháp điều trị. Kiểm soát đau cần cá nhân hóa, cân nhắc bệnh lý kèm theo và lựa chọn thuốc phù hợp, bao gồm acetaminophen, NSAIDs, opioid, corticosteroid, thuốc chống co giật, SNRIs, TCAs và thuốc giãn cơ. Dược sĩ đóng vai trò quan trọng trong quản lý thuốc, tư vấn và điều chỉnh liều. Nhờ các chiến lược kiểm soát tiên tiến, tỷ lệ mắc đau đã giảm trong những năm gần đây.
Theo dữ liệu từ Chương trình SEER của Viện Ung thư Quốc gia Hoa Kỳ, năm 2021, có 17,4 triệu người ở Hoa Kỳ sống chung với ung thư, phổ biến nhất là ung thư vú, tuyến tiền liệt, phổi, đại trực tràng và da. Năm 2024, có khoảng 2 triệu ca ung thư mới và 611.720 ca tử vong, với tỷ lệ sống sót 5 năm ước tính 69,2%.
Đau có thể do ung thư hoặc điều trị, với 55% bệnh nhân bị đau trong quá trình điều trị, đặc biệt 66,4% ở giai đoạn tiến triển hoặc di căn. Khoảng 38% trải qua đau từ trung bình đến nặng. Nhờ các phương pháp kiểm soát tiên tiến, tỷ lệ mắc đau mới nhất giảm còn 44,5%, với 30,6% bị đau từ trung bình đến nặng. Những người sống sót sau ung thư ít gặp đau hơn so với bệnh nhân đang điều trị.
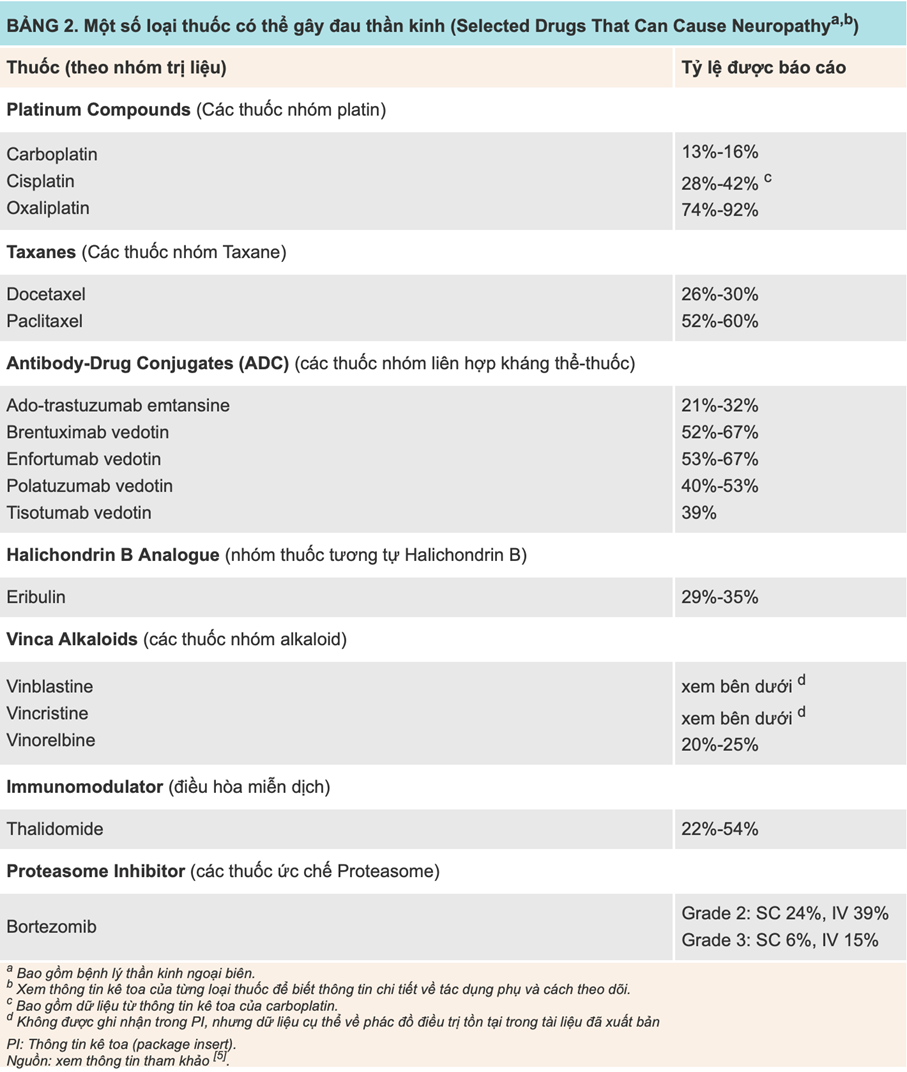
Nguyên nhân gây đau liên quan đến thuốc: Bảng 1 và Bảng 2 nêu bật một số loại thuốc có thể gây đau. Một số phác đồ hóa trị có nguy cơ gây bệnh lý thần kinh ngoại biên, chẳng hạn như:
- Cisplatin + paclitaxel: điều trị ung thư buồng trứng hoặc ung thư phổi không tế bào nhỏ.
- Brentuximab vedotin + vinblastine trong phác đồ A+AVD (brentuximab vedotin, doxorubicin, vinblastine, dacarbazine): điều trị u lympho Hodgkin.
- Bortezomib và thalidomide trong phác đồ VTD (bortezomib, thalidomide, dexamethasone): điều trị đa u tủy.
Ngoài ra, nhiều loại thuốc có thể gây đau do viêm như:
- Hóa trị gây ức chế tủy xương: melphalan có thể gây viêm niêm mạc.
- Chất ức chế thụ thể yếu tố tăng trưởng biểu bì (EGFR): erlotinib có thể gây viêm da.
- Liệu pháp miễn dịch kích hoạt tế bào T: teclistamab có thể gây đau khu trú.
- Xạ trị: có thể gây viêm niêm mạc hoặc viêm da.
.png)
Phân loại và đánh giá:
Đau thường được phân loại thành:
- Đau cảm thụ (Nociceptive pain): Tổn thương mô không thuộc hệ thần kinh, gồm: Đau thân thể (đau nhói, khu trú), Đau nội tạng (đau âm ỉ, lan toả).
- Đau thần kinh (Neuropathic pain): Do tổn thương hệ thần kinh cảm giác.
Đánh giá đau:
- Thang điểm NCCN (0-10): Nhẹ (1-3), Trung bình (4-6), Nặng (7-10).
- Đau cấp cứu (gãy xương, nhiễm trùng, tắc nghẽn) cần xử lý nguyên nhân song song với kiểm soát đau.
Quy tắc đánh giá đau:
- OPQRST: Khởi phát, kích thích, chất lượng, vị trí/lan tỏa, mức độ, thời gian.
- SOCRATES: Vị trí, khởi phát, đặc điểm, lan tỏa, liên quan, thời gian, yếu tố làm nặng, mức độ.
- Bệnh nhân không thể tự báo cáo (như trong ICU) có thể dùng thang đo hành vi hoặc công cụ quan sát.
- Trong thử nghiệm lâm sàng, đau được phân loại theo CTCAE: Độ 1 (nhẹ), Độ 2 (trung bình), Độ 3 (nặng).
Các phương pháp điều trị cơn đau cho bệnh nhân nội trú:
- Xử lý nhanh đau cấp tính và đau nặng: bác sĩ can thiệp kịp thời, đặc biệt với những cơn đau không kiểm soát được bằng phương pháp thông thường.
- Điều chỉnh liều linh hoạt: Bệnh nhân có thể được tăng, giảm liều nhanh chóng thông qua các phương pháp truyền bolus ngắt quãng hoặc truyền liên tục để tối ưu hiệu quả giảm đau.
- Sử dụng thuốc tiêm (IV, IM, SC): Giúp kiểm soát đau hiệu quả hơn ở bệnh nhân không thể uống thuốc.
- Theo dõi chặt chẽ tác dụng phụ: Đặc biệt quan trọng khi bệnh nhân đang điều trị hóa trị hoặc dùng nhiều thuốc có nguy cơ gây độc tính chồng lẫn.
Nhiều tổ chức y tế đã ban hành hướng dẫn lâm sàng về quản lý đau cho bệnh nhân ung thư (Bảng 3). Đáng chú ý, hướng dẫn của CDC năm 2022 về opioid không áp dụng cho bệnh nhân ung thư, nhấn mạnh sự cần thiết của các phác đồ cá nhân hóa trong kiểm soát đau ung thư.

Hướng dẫn đề xuất kết hợp biện pháp không dùng thuốc (xoa bóp, chườm nóng/lạnh) và can thiệp dùng thuốc để kiểm soát đau:
- Đau nhẹ: Sử dụng thuốc không opioid như acetaminophen, NSAIDs hoặc thuốc bổ trợ (gabapentin cho đau thần kinh).
- Đau trung bình đến nặng: Có thể cân nhắc opioid, steroid.
Mục tiêu điều trị: ("5A’s"): Analgesia (Giảm đau), Activity (Cải thiện chức năng tâm lý - xã hội), Adverse-effect minimization (Giảm thiểu tác dụng phụ), Aberrant drug avoidance (Tránh lạm dụng thuốc), Affect (Ảnh hưởng đến tâm trạng).
Quản lý đau hiệu quả cần cá nhân hóa phác đồ điều trị, kết hợp đa phương pháp và cân nhắc các mục tiêu trên.
Lưu ý khi dùng thuốc giảm đau:
1. Acetaminophen (Paracetamol):
- Thường dùng để giảm đau, có thể kết hợp với opioid (codeine, oxycodone) hoặc thuốc không kê đơn (aspirin, caffeine).
- Nguy cơ: Độc gan, có thể cần N-acetylcysteine nếu quá liều.
- Lưu ý: Che giấu sốt, gây chậm trễ chẩn đoán nhiễm trùng trong sốt giảm bạch cầu.
2. NSAIDs (Thuốc chống viêm không Steroid):
- Aspirin ức chế COX-1, tăng nguy cơ chảy máu (đặc biệt ở bệnh nhân giảm tiểu cầu).
- Celecoxib (COX-2 chọn lọc) ít ảnh hưởng đến đông máu hơn.
- Lưu ý: Tăng nguy cơ tim mạch (đột quỵ, nhồi máu cơ tim); Gây tổn thương thận, đặc biệt ở bệnh nhân đa u tủy xương; Giảm thải trừ ở bệnh nhân suy thận, gây tích lũy thuốc.
3. Opioids:
- Nguy cơ: Ức chế hô hấp, an thần, táo bón.
- Methadone có thể kéo dài khoảng QTc, kiểm tra ECG trước khi dùng.
- Cẩn trọng khi suy thận:
+ Fentanyl, hydromorphone, oxycodone, methadone có thể dùng với liều thấp hơn.
+ Codeine, morphine, tramadol có chất chuyển hóa tích lũy gây co giật.
- Chuyển hóa qua gan (CYP) → Có thể gây tương tác thuốc mạnh.
- Meperidine không khuyến cáo do hiệu quả kém và nhiều tác dụng phụ.
4. Steroid:
- Dùng trong: Giảm viêm, chống nôn, hỗ trợ hóa trị.
- Tác dụng phụ: Tăng huyết áp, giữ nước, kích thích dạ dày, thay đổi hệ miễn dịch.
- Lưu ý: Che giấu sốt, làm chậm trễ phát hiện nhiễm trùng.
5. Thuốc khác:
- Gabapentin/Pregabalin: Dùng cho đau thần kinh, nhưng có thể ức chế hô hấp, tích lũy khi suy thận.
- SNRIs (Duloxetine, Venlafaxine): Giảm đau thần kinh, nhưng có thể tăng/hạ huyết áp.
- TCAs (Amitriptyline, Nortriptyline): Hiệu quả tốt nhưng có tác dụng phụ kháng cholinergic (khô miệng, táo bón, QTc kéo dài).
- Thuốc giãn cơ (Baclofen, Cyclobenzaprine, Methocarbamol, Tizanidine): Cần theo dõi sát khi suy gan/thận, có thể gây hạ huyết áp, chậm nhịp tim, an thần.
Tài liệu tham khảo: “Pharmacologic Considerations for Inpatient Management of Cancer Pain in Adults” | U.S. Pharmacist.

Hình ảnh hoạt động nổi bật

Video Bệnh viện

Trang thiết bị hiện đại

Các dịch vụ kỹ thuật cao

Dịch vụ khám, điều trị theo yêu cầu

Liên hệ / Gửi câu hỏi

Thống kê truy cập
Online: 26
Tổng lượt truy cập: 32205666
Hôm nay: 4881







 Phẫu thuật thay khớp vai nhân tạo
Phẫu thuật thay khớp vai nhân tạo Thay máu sơ sinh do bất đồng nhóm máu
Thay máu sơ sinh do bất đồng nhóm máu Tán sỏi niệu quản ngược dòng Laser
Tán sỏi niệu quản ngược dòng Laser Phẫu thuật Cột sống
Phẫu thuật Cột sống
















