- Trang chủ
- Giới thiệu
- Giới thiệu chung
- Tổ chức bệnh viện
- Ban giám đốc
- Khối phòng ban
- Các khoa hệ nội
- Khoa Cấp cứu chống độc
- Khoa Truyền nhiễm
- Khoa Nội A - Lão học
- Khoa Nội tiết
- Khoa Tim mạch
- Khoa Y học cổ truyền
- Khoa Khám bệnh theo yêu cầu
- Khoa Điều trị theo yêu cầu
- Khoa Vật lý trị liệu - Phục hồi chức năng
- Khoa Nội tổng hợp
- Khoa Nhi
- Khoa Hồi sức tích cực
- Khoa Nội Thận - Tiết niệu - Cơ - Xương - Khớp
- Khoa Da liễu
- Khoa Khám bệnh
- Khoa Ung bướu - Y học hạt nhân
- Các khoa hệ ngoại
- Các khoa cận lâm sàng
- Các thành tích đạt được
- Danh bạ điện thoại
- Tin tức và sự kiện
- Đào tạo chỉ đạo tuyến
- Dịch vụ khám và điều trị
- Thông tin y dược
- Tư vấn giáo dục sức khỏe
- KQ Khảo Sát


Thoát mạch do thuốc cản quang (Contrast media extravasation - CMEV)
Ngày đăng: 15/10/2020 - Lượt xem: 14867
Ngày đăng: 15/10/2020 - Lượt xem: 14867
Thoát mạch thuốc cản quang (Contrast media extravasation - CMEV ) được định nhĩa là sự rò rỉ thuốc cản quang từ khoang nội mạch bình thường vào các mô mềm xung quanh; nó là một biến chứng được biết đến của quá trình chụp CT có tiêm thuốc cản quang và hiếm hơn trong chụp MRI
Thoát mạch thuốc cản quang (Contrast media extravasation - CMEV ) được định nhĩa là sự rò rỉ thuốc cản quang từ khoang nội mạch bình thường vào các mô mềm xung quanh; nó là một biến chứng được biết đến của quá trình chụp CT có tiêm thuốc cản quang và hiếm hơn trong chụp MRI.
1. Dịch tễ học
Thoát mạch của thuốc cản quang CT thường xảy ra với tỷ lệ thấp, trong ~ 0,5% (dao động: 0,13-0,68%) trường hợp sử dụng thuốc cản quang.
2. Các yếu tố rủi ro
- Tỷ lệ xảy ra phản ứng tăng lên nếu sử dụng bơm tiêm điện tự động vì một thể tích thuốc lớn được tiêm trong một khoảng thời gian ngắn.
- Với kỹ thuật tiêm thuốc thủ công, thoát mạch được cho là ít xảy ra hơn, vì có sự giám sát trực tiếp của nhân viên y tế.
- Các yếu tố liên quan đến bệnh nhân:
+ Người già, trẻ em, trẻ sơ sinh, bệnh nhân hôn mê.
+ Suy kiệt
+ Phù ngoại vi
+ Lú lẫn
+ Giới tính nữ
+ Bệnh nhân đang điều trị nội trú
- Vị trí tiêm:
+ Tỷ lệ rò rỉ cao hơn ở đường vào tĩnh mạch ở mu bàn tay, cổ tay, bàn chân và mắt cá chân.
+ Có thể liên quan đến một lượng nhỏ mô dưới da và các tĩnh mạch mỏng hơn ở những vùng này.
- Cỡ Gauge của catheter tĩnh mạch (hoặc kim tiêm): nên sử dụng cở kim lớn hơn 22G ; rủi ro rò rỉ là như nhau đối với 18G và 20G.
- Bệnh nhân sử dụng Catheter tỉnh mạch ( hoặc kim luồn tỉnh mạch) để tạo đường tiêm truyền cố định trong 20h trước đó ( Vì tình trạng viêm tắc tỉnh mạch có thể xảy ra trong tỉnh mạch).
- Thuốc đối quang độ thẩm thấu cao (high-osmolar contrast media): làm ấm thuốc tới 37 ° C giúp làm giảm độ nhớt của dung dịch thuốc và đã được chứng minh là làm giảm xác suất thoát mạch.
- Bệnh nhân chụp CT có nguy cơ phát triển CMEV cao hơn bệnh nhân chụp MRI.
- Bệnh nhân suy động mạch hoặc tĩnh mạch, cũng như những người bị tắc nghẽn bạch huyết, bệnh nhân tiểu đường, huyết khối tĩnh mạch và những người sau bức xạ hoặc phẫu thuật bóc tách hạch bạch huyết khu vực tiêm.
- Trong kỹ thuật chụp MRI, thoát mạch cản quang có nhiều khả năng xảy ra hơn ở bệnh nhân:
+ Trên 60 tuổi
+ Sử dụng bơm tiêm tự động
3. Biểu hiện lâm sàng và cách phòng ngừa
- Biểu hiện lâm sàng:
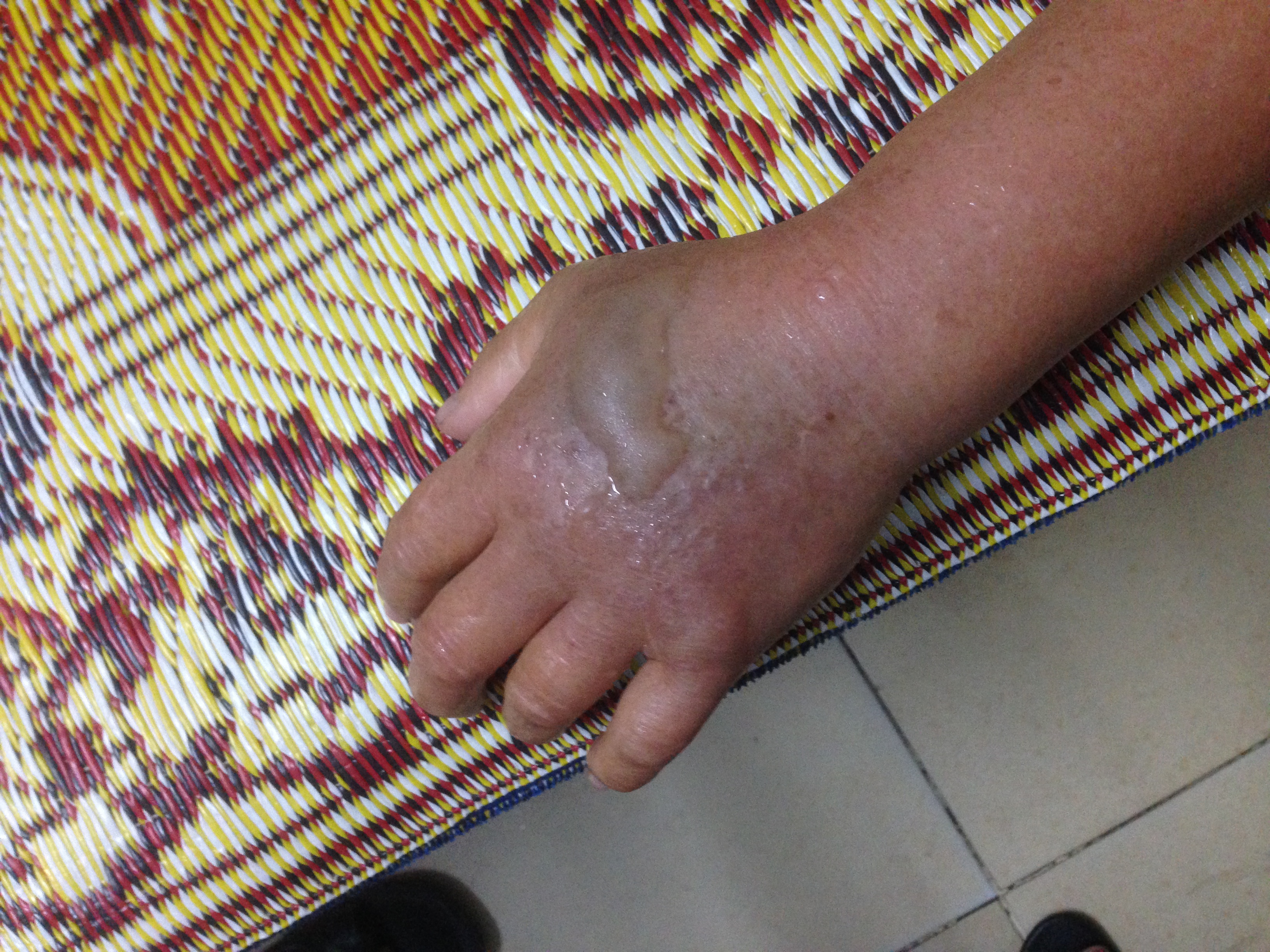
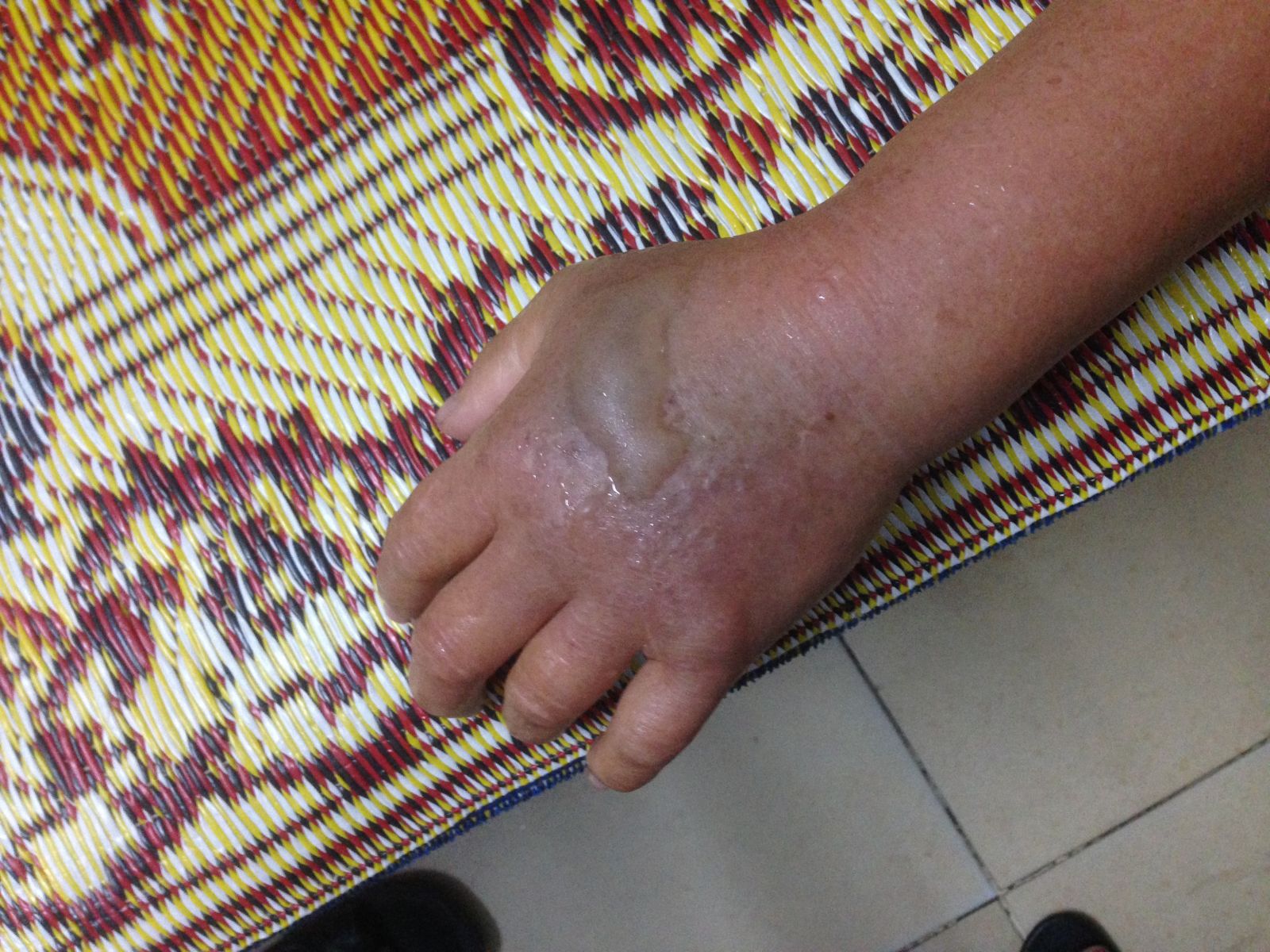
Sự thoát mạch thuốc cản quang thường được nhận biết sớm sau khi tiêm. Bệnh nhân thường có các triệu chứng cục bộ tại vị trí tiêm và gần vị trí tiêm như:
+ Đau và đau khi chạm vào
+ Sưng tấy, phù
+ Ngứa
+ Căng tức da
+ Đỏ
- Cách phòng ngừa:
+ Tiêm vào các tỉnh mạch lớn.
+ Thay thế Catheter tỉnh mạch ( hoặc kim luồn tỉnh mạch) nếu đã được đưa vào tĩnh mạch trên 20h.
+ Sử dụng các cannulas nhựa thay vì kim bướm.
+ Tránh đâm chọc nhiều lần trên 1 cùng 1 tỉnh mạch.
+ Sử dụng thuốc cản quang không ion hóa.
+ Sử dụng Catheter tĩnh mạch trung tâm (nếu có), mặc dù sử dụng các thiết bị như vậy là không phải không có nguy cơ.
+ Theo dõi bệnh nhân/vị trí tiêm khi đang truyền thuốc cản quang. Mặc dù thường không thể quan sát trực tiếp toàn bộ quá trình tiêm, chẳng hạn như khi chụp CT mạch, nó thường có thể quan sát khi bắt đầu tiêm.
4. Điều trị và tiên lượng
Việc xử trí tình trạng thoát mạch thuốc cản quang sẽ khác nhau tùy theo quy trình của từng khoa X quang, có thể bao gồm:
- Ngừng truyền thuốc cản quang và thông báo cho bác sĩ X quang ngay lập tức.
- Hoàn thành việc chụp CT.
- Cố gắng hút lượng thuốc ra đã không được chứng minh là có hiệu quả (thường chỉ một lượng nhỏ dịch được hút ra).
- Chườm lạnh bằng một túi đá hoặc gạc lạnh lên vùng bị ảnh hưởng (20 phút/lần x 4 lần mỗi ngày trong 24 – 48 giờ).
- Nâng cao chi thoát mạch.
- Giữ bệnh nhân theo dõi trong ít nhất hai giờ.
- Tại một số cơ sở, Quy trình yêu cầu tư vấn phẫu thuật thẩm mỹ cho tất cả bệnh nhân có quá trình thoát mạch liên quan đến 100 mL thể tích thuốc cản quang trở lên.
- Đề nghị theo dõi bệnh nhân trong vài ngày tới cho đến khi giải quyết được tình trạng phù nề tại chỗ; điều này có thể được thực hiện bằng gọi điện thoại cho bệnh nhân để đánh giá sự thoái triển của các dấu hiệu và triệu chứng.
- Cần phải phẫu thuật cắt bỏ cân gan chân khẩn cấp để giải nén các cấu trúc mạch thần kinh nếu có triệu chứng nặng đặc trưng của Hội chứng chèn ép khoang.
- Hướng dẫn bệnh nhân thông báo cho nhân viên y tế nếu có:
+ Tăng sưng hoặc đau theo thời gian.
+ Phồng rộp, loét, chai cứng hoặc thay đổi da khác.
+ Thay đổi tưới máu mô và/hoặc thay đổi cảm giác
* Các lựa chọn điều trị khác có thể sử dụng (chưa đủ bằng chứng hiệu quả) được khuyến nghị trong các báo cáo đã xuất bản bao gồm:
+ Bạc sulfadiazine để ngăn ngừa nhiễm trùng thứ phát nếu da bị phồng rộp.
+ Pha loãng cục bộ (bằng cách tiêm nước muối hoặc nước thông thường) để giảm nồng độ của chất thoát mạch trong mô dưới da. Tuy nhiên, lượng tiêm cần thiết để có được độ pha loãng thích hợp là rất đáng kể - điều này có thể gây thêm tổn thương cơ học cho các mô mềm.
+ Hyaluronidase để tiêu biến nhanh chóng phù nề - mặc dù hiệu quả là chưa rỏ ràng.
+ Dimethylsulfoxide, một chất loại bỏ gốc tự do có tác dụng kháng khuẩn, chống viêm và giãn mạch. Hiệu quả của nó vẫn chưa được chứng minh.
5. Các biến chứng
Hầu hết thoát mạch do thuốc cản quang gây ra sưng tấy nhẹ hoặc ban đỏ và không để lại di chứng lâu dài. Một nghiên cứu lớn cho thấy > 97% bệnh nhân có thoát mạch nhẹ hoặc không gây tổn thương và 79% bệnh nhân phù sưng, 24% có đau, và 8% không có triệu chứng.
Với thể tích lớn (> 50 ml) thuốc cản đối quang có độ thẩm thấu cao khi gây thoát mạch có thể gây tổn thương mô đáng kể nhưng hiếm gặp với các biểu hiện như là:
- Loét da
- Hoại tử mô mềm
- Hội chứng chèn ép khoang
TÀI LIỆU THAM KHẢO
1. European Society of Urogenital Radiology (ESUR. (2018). ESUR Guidelines: 10.0 Contrast Media Safety Guidelines.
2. SUM, W.; RIDLEY, L. J. Recognition and management of contrast media extravasation. Australasian radiology, 2006, 50.6: 549-552.
3. Sanelli PC, Deshmukh M, Ougorets I, Caiati R, Heier LA. Safety and feasibility of using a central venous catheter for rapid contrast injection rates. AJR 2004; 183: 1829–34.
4. Lewis GBH, Heckler JF. Radiological examination of failure of intravenous infusions. Br J Surg 1991; 78: 500–01.
5. Gothlin J. The comparative frequency of extravasal injection at phlebography with steel and plastic cannulas. Clin Radiol 1972; 23: 183–4.
6. Cohan RH, Ellis JH, Garner WL. Extravasation of radiographic contrast material: recognition, prevention and treatment. Radiology 1996; 200: 593–604.
7. Jacobs JE, Birnbaum BA, Langlotz CP. Contrast media reactions and extravasation: relationship to intravenous injection rates. Radiology 1998; 209: 411–16.
8. Cohan RH, Leder RA, Bolick D et al. Extravascular extravasation of radiographic contrast media: effects of conventional and low‐osmolar contrast agents in the rat thigh. Invest Radiol 1990; 25: 504–10.
9. Yucha CB, Hastings‐Tolsma M, Szeverenyi M. Effect of elevation on intravenous extravasations. J Intraven Nurs 1994; 17: 231–4.
10. Elam EA, Dorr RT, Lagel KE, Pond GD. Cutaneous ulceration due to contrast extravasation: experimental assessment of injury and potential antidotes. Invest Radiol 1991; 26: 13–16.
11. Bellin MF, Jakobsen JA, Tomassin I, Thomsen HS, Morcos SK. Contrast medium extravasation injury: guidelines for prevention and management. Eur Radiol 2002; 12: 2807–12.
12. Heckler FR. Current thoughts on extravasation injuries. Clin Plast Surg 1989; 16: 557–63.
13. Cochran ST, Bomyea K, Kahn M. Treatment of iodinated contrast material extravasation with hyaluronidase. Acad Radiol 2002; 9 (Suppl. 2): S544–6.
14. Rospond RM, Engel LM. Dimethyl sulfoxide for treating anthracycline extravasation. Clin Pharm 1993; 12: 560–1.
15.https://radiopaedia.org/articles/contrast-media extravasation#:~:text=Contrast%20media%20extravasation%20(CMEV)%20refers,of%20contrast%2Denhanced%20CT%20scanning.
Khoa Dược

Hình ảnh hoạt động nổi bật

Video Bệnh viện

Trang thiết bị hiện đại

Các dịch vụ kỹ thuật cao

Dịch vụ khám, điều trị theo yêu cầu

Liên hệ / Gửi câu hỏi

Thống kê truy cập
Online: 28
Tổng lượt truy cập: 32205661
Hôm nay: 4876







 Phẫu thuật thay khớp vai nhân tạo
Phẫu thuật thay khớp vai nhân tạo Thay máu sơ sinh do bất đồng nhóm máu
Thay máu sơ sinh do bất đồng nhóm máu Tán sỏi niệu quản ngược dòng Laser
Tán sỏi niệu quản ngược dòng Laser Phẫu thuật Cột sống
Phẫu thuật Cột sống
















